Печень человека: строение, функции и как проверить?
Создано: 11.09.2025- Что важно знать о печени человека?
- Где находится печень человека?
- Как выглядит и работает печень?
- Как болит печень?
- Почему может болеть печень у человека?
- Как проверить здоровье печени?
- Как лечат печень человека?
- Как сохранить здоровье печени? – советы от врачей ДІЛА
- Вопросы пациентов и ответы врача
Печень – это один из важнейших органов нашего тела, который работает непрерывно 24/7. Она участвует в пищеварении, обезвреживает токсины, синтезирует гормоны, витамины и белки, накапливает питательные вещества и даже регулирует обмен веществ. Несмотря на свою выносливость, печень у человека очень уязвима, а заболевания этого органа часто развиваются незаметно.
Что важно знать о печени человека?
| Показатель | Характеристика |
| Размеры печени | Длина: 15-20 см, ширина: 12-15 см, толщина: 10 см |
| Вес печени | 1,4-1,6 кг (в среднем у взрослого человека) |
| К какой системе относится печень? | К пищеварительной системе, но влияет на все процессы обмена |
| Основные функции | Метаболическая, дезинтоксикационная, пищеварительная, синтетическая, депонирующая |
| Биохимические показатели | АЛТ, АСТ, ГГТ, билирубин и его фракции, щелочная фосфатаза, ЛДГ, общий белок, альбумин, протромбиновое время и международное нормализованное отношение |
| Что любит печень? | Сбалансированное питание, физическая активность, отсутствие алкоголя и токсинов |
Где находится печень человека?
Печень расположена в верхней части брюшной полости, преимущественно с правой стороны, под диафрагмой.
С какой стороны печень? Большая ее часть находится под правым ребром, а меньшая заходит в левую часть живота. Именно это расположение делает ее хорошо защищенной ребрами, но в то же время затрудняет раннее выявление проблем, ведь увеличение органа часто незаметно снаружи
Как выглядит и работает печень?
По анатомии печень является самой большой железой организма красно-бурого цвета, которая весит в среднем 1,5 кг. Она состоит из двух частей – правой и левой долей, которые делятся на многочисленные дольки. Такое строение необходимо для того, чтобы оптимизировать три главных процесса: фильтрацию крови, производство желчи и регенерацию. Каждая долька образована печеночными клетками, так называемыми гепатоцитами. Именно они выполняют основные функции: производят желчь для переваривания жиров, обезвреживают токсины, накапливают энергию в виде гликогена, синтезируют белки и гормоны. Можно сказать, что печень – это естественная лаборатория организма, которая обеспечивает нормальную работу почти всех систем.
Печень уникальна тем, что получает кровь из двух источников:
- воротная вена (75% крови): приносит кровь, насыщенную питательными веществами (а также токсинами и лекарствами) из кишечника;
- печеночная артерия (25% крови): поставляет кровь, богатую кислородом.
Печеночные дольки (лобулы) – это микро-заводы: разделение на тысячи крошечных шестиугольных долек позволяет крови из обоих источников смешиваться и медленно протекать через сеть капилляров (синусоидов). Вдоль этих капилляров расположены ряды печеночных клеток – гепатоцитов. Такая структура максимально увеличивает площадь контакта между кровью и клетками. Это дает гепатоцитам время и возможность:
- забрать питательные вещества для дальнейшей обработки и хранения (например, глюкозу в виде гликогена);
- обезвредить токсины, алкоголь и продукты распада лекарств;
- синтезировать белки, факторы свертывания крови и холестерин.
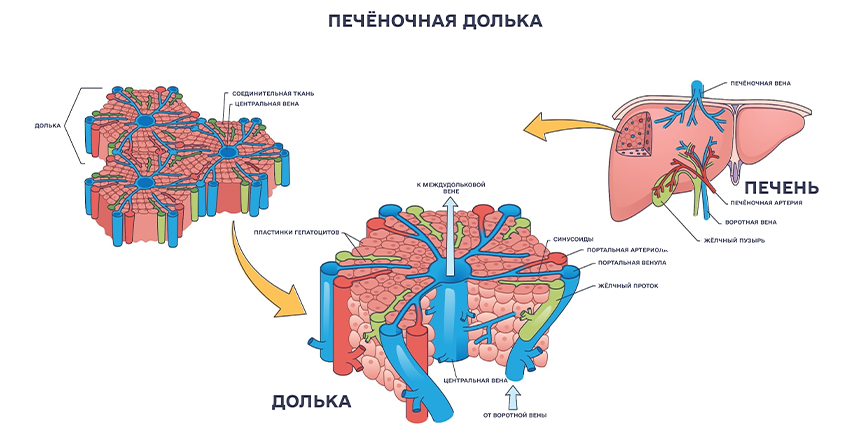
После «обработки» очищенная кровь собирается в центральную вену в центре каждой дольки и возвращается в общее кровообращение.
Одновременно с очисткой крови гепатоциты производят желчь, которая необходима для переваривания жиров. Система желчных протоков организована так, что желчь течет в направлении, противоположном движению крови. Она собирается в микроскопические желчные канальцы, которые проходят между гепатоцитами, затем сливаются в более крупные протоки и, в конце концов, выводятся из печени.
Такая «встречная» система (кровь в одну сторону, желчь — в другую) является очень эффективной и предотвращает смешивание этих двух жидкостей. Разделение печени на большие доли (правую и левую), которые далее делятся на 8 функционально независимых сегментов, имеет огромное практическое значение. Каждый сегмент имеет собственное кровоснабжение, венозный отток и желчный отток. Это означает, что хирург может удалить один или несколько пораженных сегментов (например, с опухолью), не нарушая работу остальной части печени.
Также печень обладает уникальной способностью к восстановлению. Даже если удалить до 70% ее массы, остальная часть органа может регенерировать до первоначального размера за несколько недель или месяцев. Сегментарная структура способствует этому процессу, позволяя здоровой ткани эффективно разрастаться.
Итак, разделение печени на доли и дольки — это гениальное инженерное решение природы, которое позволяет ей быть одновременно и мощным фильтром, и сложной биохимической фабрикой, и органом, способным к самовосстановлению.
Как болит печень?
Сама печень не имеет болевых рецепторов. «Болит» не сам орган, а его капсула (фиброзная оболочка) или соседние ткани, когда печень увеличивается или в ней происходит воспалительный процесс. Чаще всего люди описывают такие дискомфортные симптомы, как тянущая боль или чувство тяжести в правом подреберье. К этому могут добавляться диспепсические явления, связанные с нарушением функций печени как пищеварительной железы: горечь во рту, тошнота, снижение аппетита, пожелтение кожи и склер. Именно так можно понять, что печень работает с нарушениями и стоит обратиться к врачу.
Почему может болеть печень у человека?
Причин, по которым может быть больна печень, очень много. Это и неправильное питание, и чрезмерное употребление алкоголя, и длительный прием лекарств, и инфекции, особенно вирусные гепатиты. Часто человек даже не догадывается о проблемах, ведь печень способна долго не проявлять никаких симптомов и компенсировать свои функции. Однако со временем появляются неприятные ощущения: тяжесть в правом боку, тошнота, желтуха или даже боль.
Среди наиболее распространенных причин, вызывающих заболевания печени у человека, стоит выделить желчнокаменную болезнь и воспалительные процессы.
Желчнокаменная болезнь
Желчь образуется в печени и накапливается в желчном пузыре. Она важна для расщепления жиров и нормального пищеварения. Однако, если состав желчи меняется, то в ней может образовываться осадок, который со временем превращается в камни. Такое состояние называется желчнокаменной болезнью. Камни мешают нормальному оттоку желчи, вызывают колики, острую боль в правом подреберье, тошноту, рвоту, горький привкус во рту. Если камень перекрывает желчные протоки, могут возникать серьезные осложнения, вплоть до желтухи, острого воспаления и некроза стенки желчного пузыря.
В норме желчь — это жидкость, в которой желчные соли удерживают холестерин и билирубин в растворенном состоянии, подобно тому, как средство для мытья посуды растворяет жир в воде. Когда этот баланс нарушается, образуются камни.
Основные причины, по которым состав желчи может измениться:
1. Метаболические и диетические причины – это самая распространенная группа факторов, связанная с нашим питанием и обменом веществ:
- избыток холестерина – если печень производит больше холестерина, чем желчные соли могут растворить, желчь становится перенасыщенной. Это главная причина образования холестериновых камней (самый распространенный тип);
- факторы риска: питание, богатое насыщенными жирами и холестерином, и в то же время бедное клетчаткой. Ожирение также способствует повышенному синтезу холестерина; недостаток желчных солей – если по каким-то причинам печень производит недостаточно желчных солей, они просто не могут справиться с растворением даже нормального количества холестерина.
2. Различные заболевания могут непосредственно влиять на состав желчи:
- избыток билирубина: некоторые заболевания заставляют организм производить его слишком много. Когда его концентрация в желчи становится чрезмерной, образуются пигментные камни. Причины: цирроз печени, инфекции желчевыводящих путей, а также определенные наследственные заболевания крови (например, серповидноклеточная анемия), при которых эритроциты разрушаются слишком быстро.
- застой желчи: если желчный пузырь не опорожняется полностью или достаточно часто, желчь застаивается и становится более концентрированной. Это создает идеальные условия для кристаллизации холестерина и билирубина. Причины: дискинезия желчевыводящих путей (нарушение моторики), длительное голодание, беременность.
3. Пол и гормоны. Женщины страдают от желчнокаменной болезни чаще мужчин. Эстроген (женский половой гормон) может увеличивать уровень холестерина в желчи и снижать подвижность желчного пузыря. Риск повышается во время беременности и при приеме гормональных препаратов.
4. Быстрая потеря веса. При стремительном похудении организм активно расщепляет жиры, что заставляет печень выделять в желчь дополнительный холестерин.
5. Возраст: риск образования камней возрастает с возрастом (особенно после 40 лет).
6. Наследственность: если у ваших близких родственников была эта болезнь, ваш риск также повышается.
Таким образом, образование камней – это сложный процесс, зависящий от питания, образа жизни, генетики и общего состояния здоровья.
Важно! Женщины после 40 лет страдают желчнокаменной болезнью чаще, чем мужчины, из-за гормональных особенностей.
Воспалительные заболевания печени
Воспалительные процессы могут быть вызваны инфекциями (вирусные гепатиты А, В, С, Д, Е и другие), токсинами (алкоголь, лекарства, яды), аутоиммунными реакциями или жировым перерождением печени. Чаще всего причиной является именно гепатит – воспаление печеночной ткани, которое сопровождается слабостью, потерей аппетита, тошнотой, повышением температуры, а иногда и пожелтением кожи и склер. Хронические формы гепатита особенно опасны, ведь длительное течение может привести к циррозу. В таких случаях важно вовремя пройти обследование, ведь, например, вирусные гепатиты долгое время могут протекать бессимптомно, постепенно разрушая печень и приводя к фиброзу, циррозу и гепатоцеллюлярной карциноме (раку печени).
Большую долю заболеваний печени составляют патологии, связанные с нарушением метаболизма:
- МАСХП – это метаболически-ассоциированная стеатотическая (жировая) болезнь печени, которая возникает из-за накопления жира на фоне кардиометаболических факторов риска (таких как ожирение или диабет) и не связана со злоупотреблением алкоголем.
- МетАХП – это метаболически и алкоголь-ассоциированная болезнь печени, которая диагностируется у пациентов с МАСХП, которые дополнительно употребляют значительное количество алкоголя, что усиливает поражение органа.
Важно! Желчнокаменная болезнь и воспалительные заболевания печени имеют разное развитие, поэтому и проявляются по-разному: при желчнокаменной болезни боль обычно острая, приступообразная, локализуется в правом подреберье, может отдавать в спину или плечо, сопровождается тошнотой, рвотой и горьким привкусом во рту. При воспалении печени (гепатитах) боль менее выражена: чаще ощущается как тяжесть или дискомфорт в правом боку, а дополнительными симптомами могут быть слабость, потеря аппетита, повышение температуры и пожелтение кожи и глаз.
Проверься на гепатиты A, B и C
Вирусные гепатиты относятся к наиболее опасным заболеваниям печени, ведь в течение длительного времени они могут не иметь никаких симптомов.
Гепатит А обычно передается через воду и пищу, его еще называют «болезнью грязных рук». Он протекает остро, но не переходит в хроническую форму.
Гепатиты В и С гораздо более коварны: они передаются через кровь, половым путем или от матери к ребенку, и часто становятся хроническими.
Человек может годами не подозревать об инфекции, а в это время в печени развивается воспаление, которое впоследствии может привести к циррозу или даже раку печени.
Именно поэтому важно регулярно проверяться, даже если нет никаких симптомов. Самый простой способ — сдать кровь на маркеры гепатитов. В лаборатории ДІЛА есть специальное исследование Комплекс №164 «Проверься на гепатиты A, B и C», которое позволяет проверить наличие всех трех вирусов за один визит в лабораторию.
| Название | Срок | Цена | Заказать |
| Комплекс №164 "Проверься на гепатиты A, B и C" | 24 ч | 1500 грн | Добавить в корзину |
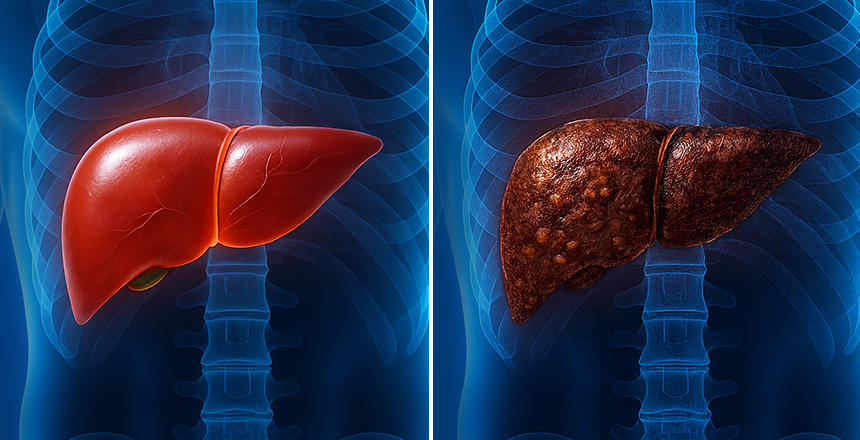
Цирроз печени
Цирроз — это хроническое, прогрессирующее заболевание, при котором нормальные клетки печени постепенно заменяются рубцовой (соединительной) тканью. В результате печень теряет свою эластичность, уменьшается количество работающих гепатоцитов, и орган перестает выполнять жизненно важные функции.
К основным причинам цирроза относятся длительное злоупотребление алкоголем, вирусные гепатиты B и C, МАСХП и МетАХП (ожирение печени, связанное или не связанное с употреблением алкоголя), а также отравление токсинами или некоторыми лекарствами.
Заболевание развивается постепенно: сначала человек может чувствовать только усталость, снижение аппетита, легкий дискомфорт в правом подреберье. Впоследствии появляются более серьезные симптомы, такие как увеличение живота из-за накопления жидкости в брюшной полости из-за нарушения кровообращения в воротной вене (асцит), желтуха, зуд кожи вследствие накопления токсинов в крови, похудение, хрупкость сосудов и кровотечения. На поздних стадиях цирроз может привести к печеночной недостаточности и портальной гипертензии (повышение давления в воротной вене, которое возникает из-за затрудненного кровотока в печени).
Цирроз неизлечим, но современная медицина может «замедлить» его прогрессирование и уменьшить осложнения. Для этого применяют специальные препараты (гепатопротекторы, противовирусные средства при гепатите), специальную диету, контроль потребления жидкости и соли, а также отказ от алкоголя. На последних стадиях единственным методом лечения является трансплантация печени.
| Стадия цирроза | Что происходит в печени? | Основные симптомы |
| Компенсированная (начальная) | Поражено до 30% клеток печени, орган еще справляется со своими функциями | Часто бессимптомно, иногда усталость, слабость, дискомфорт в правом боку |
| Субкомпенсированная | Значительная часть клеток заменена рубцовой тканью, функции нарушены | Потеря аппетита, похудение, тошнота, увеличение печени и селезенки, кожный зуд |
| Декомпенсированная | Печень не справляется со своей работой | Желтуха, асцит (жидкость в животе), отеки, кровотечения из вен пищевода, темная моча, светлый кал |
| Терминальная (печеночная недостаточность) | Орган практически не функционирует | Печеночная энцефалопатия (спутанность сознания, сонливость, кома), высокий риск смерти без трансплантации |
Как проверить здоровье печени?
Даже если нет жалоб, врачи рекомендуют раз в год проверять основные показатели работы печени. Прежде всего стоит сдать печеночные пробы – комплекс исследований, который помогает оценить состояние клеток печени и их функцию. В него входят:
- АЛТ (аланинаминотрансфераза) и АСТ (аспартатаминотрансфераза) – ферменты, выделяющиеся в кровь при повреждении клеток печени. Их повышение может указывать на гепатит, жировую болезнь или другие воспалительные процессы. В норме уровень этих ферментов не превышает 41 Ед/л у мужчин и 31 Ед/л у женщин;
- билирубин – пигмент, который образуется при распаде эритроцитов. Его переработка происходит именно в печени, поэтому повышение билирубина может свидетельствовать о желтухе, гепатите, цирозе или нарушении оттока желчи. Норма общего билирубина – до 21 мкмоль/л;
- альбумин, щелочная фосфатаза, гамма-глутамилтрансфераза – дополнительные маркеры, которые помогают оценить синтетическую функцию и состояние желчевыводящих путей.
Кроме лабораторных исследований, важно также сделать УЗИ печени, которое позволяет оценить размеры, структуру и наличие изменений (жировое перерождение (стеатоз), камни, узлы). Есть еще эластография – это современный неинвазивный метод диагностики, похожий на УЗИ, который измеряет жесткость (эластичность) тканей печени для определения степени фиброза, то есть замещения здоровых клеток рубцовой тканью. В сложных случаях врач может рекомендовать эластографию (оценка плотности печени) и МРТ.
Итак, как определить, больна ли печень? Только комплексно: лабораторные исследования, инструментальные методы и консультация врача. Это позволяет выявить даже скрытые нарушения еще на ранних этапах.
| Название | Срок | Цена | Заказать |
| Комплекс №114 "Печеночные пробы, экспертная диагностика" | 16 ч | 1750 грн | Добавить в корзину |
Как лечат печень человека?
Лечение печени зависит от причины ее повреждения. Универсальной «таблетки» для всех болезней не существует, ведь воспалительные процессы, вирусные гепатиты или цирроз требуют разных методов лечения.
Немедикаментозное лечение
Важную роль в лечении проблем с печенью играет питание. Врачи советуют ограничить жирные, жареные, острые и копченые продукты, алкоголь и сладкие газированные напитки. Вместо этого в рационе должны быть полезные для печени продукты, такие как овощи (брокколи, тыква, свекла), фрукты (яблоки, авокадо), нежирная рыба и мясо, цельнозерновые каши, оливковое масло, орехи.
Что пить, когда болит печень? Полезным может быть чай для печени на основе трав (расторопша, мята, ромашка), а также омега-3 для печени, которые помогают нормализовать жировой обмен и уменьшают воспаление.
Для поддержания и восстановления функций печени разработана специальная диета, которая базируется на принципах знаменитого «Диетического стола №5» и направлена на максимальное щажение органа и нормализацию процессов пищеварения.
К основным принципам питания относятся:
- Дробность: ешьте 4-5 раз в день небольшими порциями. Это помогает избежать перегрузки печени и желчного пузыря.
- Способы приготовления: категорически исключите жареные блюда. Пищу можно варить, готовить на пару, запекать (без корочки) или тушить.
- Температурный режим: употребляйте пищу только в теплой форме. Очень горячие или холодные блюда и напитки раздражают желудочно-кишечный тракт.
- Ограничение жиров: уменьшите количество животных жиров. Предпочтение отдавайте растительным маслам (оливковое, подсолнечное, льняное) в небольших количествах.
- Питьевой режим: пейте достаточно жидкости, около 1,5-2 литров в день. Это может быть вода, некрепкий чай, компоты, отвар шиповника.
- Уменьшение соли: ограничьте употребление соли до 8-10 г в сутки, чтобы избежать задержки жидкости в организме.
Что можно есть (разрешенные продукты)?
- мясо нежирные сорта: курица (без кожи), индейка, кролик, телятина;
- рыба: хек, треска, судак, минтай. Все в отварном, паровом или запеченном виде (котлеты, тефтели, суфле);
- супы: овощные (из моркови, картофеля, кабачков), крупяные (гречневый, рисовый), молочные, борщ (без мясного бульона и зажарки);
- хлеб и изделия: вчерашний пшеничный или ржаной хлеб, сухари, галетное печенье, несладкая выпечка;
- крупы: гречневая, овсяная, рисовая, манная. Готовьте в виде каш на воде или молоке, запеканок;
- молочные продукты: нежирный творог, кефир, йогурт, нежирная сметана (как заправка), молоко;
- яйца: не более 1 желтка в день. Лучше готовить паровые омлеты или вареные некруто яйца (только белок);
- овощи: картофель, морковь, свекла, кабачки, тыква, цветная капуста, брокколи (отварные, паровые, запеченные);
- фрукты и ягоды: сладкие, спелые сорта: яблоки (лучше печеные), бананы, груши, некислые ягоды;
- сладости: мед, варенье (некислое), мармелад, зефир, пастила (в ограниченном количестве);
- напитки: некрепкий чай, отвар шиповника, компоты из сухофруктов, некислые соки, разведенные водой.
Что нужно исключить (запрещенные продукты)?
- жирное мясо и рыба: свинина, баранина, гусь, утка, скумбрия, лосось, субпродукты (печень, мозги);
- бульоны: насыщенные мясные, рыбные и грибные бульоны;
- копчености и консервы: любые колбасы, сосиски, ветчина, консервированные продукты;
- свежая выпечка: свежий хлеб, сдоба, слоеное тесто, торты с кремом;
- бобовые и грибы: горох, фасоль, чечевица, любые грибы;
- овощи: редька, редис, шпинат, щавель, чеснок, лук (сырой), белокочанная капуста (сырая), маринованные овощи;
- кислые фрукты: цитрусовые, киви, клюква;
- жирные молочные продукты: жирный творог, сметана, сливки;
- острое и пряное: любые острые приправы, перец, горчица, хрен;
- сладости: шоколад, какао, мороженое, изделия с кремом;
- напитки: алкоголь (категорически!), кофе, крепкий чай, газированные напитки.
Ориентировочное меню на один день:
- Завтрак. Паровой омлет из белков, овсяная каша на воде с ложкой меда, некрепкий чай.
- Второй завтрак. Печеное яблоко.
- Обед. Вегетарианский овощной суп-пюре, паровые куриные котлеты с гречневой кашей, узвар из сухофруктов.
- Полдник. Нежирный творог с небольшим количеством йогурта.
- Ужин. Отварная рыба (хек) с запеченными овощами (кабачок, морковь), отвар шиповника.
- Перед сном. Стакан нежирного кефира.
Важно! Эта диета является общей рекомендацией. Перед началом любых изменений в рационе обязательно проконсультируйтесь с вашим врачом, который сможет дать индивидуальные советы с учетом вашего состояния здоровья.
Важны физическая активность, контроль веса, отказ от алкоголя и избегание бесконтрольного приема лекарств.
Медикаментозное лечение
Врач подбирает препараты в зависимости от диагноза. При вирусных гепатитах применяют противовирусные средства, при жировой болезни – лекарства, улучшающие обмен веществ, при циррозе – препараты для поддержания функций органа.
Часто используются гепатопротекторы – средства, защищающие клетки печени и способствующие их восстановлению. Иногда назначают препараты желчных кислот для нормализации оттока желчи.
Важно! Любые назначения должен давать исключительно врач! Самолечение может быть опасным для вашего здоровья.
Как сохранить здоровье печени? – советы от врачей ДІЛА
Печень – это чрезвычайно выносливый, но в то же время уязвимый орган, который способен долго работать незаметно для нас. Чтобы она оставалась здоровой, врачи советуют соблюдать несколько простых, но эффективных правил.
- Ограничьте жареные, жирные, острые и копченые продукты, алкоголь и газированные напитки. Вместо этого добавьте в рацион больше полезных для печени продуктов, таких как овощи, фрукты, цельнозерновые каши, нежирное мясо и рыба, оливковое масло, орехи.
- Регулярно занимайтесь физической активностью, ведь движение помогает поддерживать нормальный вес и снижает риск развития жирового перерождения печени.
- Контролируйте вес и ограничьте вредные привычки, ведь избыточный вес и алкоголь – одни из главных факторов, ухудшающих состояние печени.
- Не принимайте лекарства без необходимости и контроля врача. Даже если нет симптомов, важно раз в год сдавать печеночные пробы (АЛТ, АСТ, билирубин) и делать УЗИ печени, особенно если есть факторы риска, такие как алкоголь, ожирение, хронические инфекции.
- Вакцинируйтесь, ведь вакцины против гепатитов А и В значительно снижают риск серьезных поражений печени.
- Ведите здоровый образ жизни – достаточный сон, избегание стрессов и токсинов также положительно влияют на работу печени.
Вопросы пациентов и ответы врача
Восстанавливается ли печень?
Да, печень обладает способностью к регенерации, особенно на ранних стадиях поражения.
Может ли печень давать температуру?
Да, повышение температуры возможно при воспалительных процессах или инфекциях печени, например, при гепатитах.
Можно ли «очистить» печень и как это сделать?
Специальной «очистки» не существует. Наиболее эффективно – правильное питание, отказ от алкоголя, контроль лекарств и избегание контакта с вредными веществами.
Какие продукты полезны для печени?
Овощи (брокколи, свекла, морковь), фрукты (яблоки, авокадо), цельнозерновые крупы, нежирная рыба и мясо, оливковое масло, орехи.













